Choroba naczyń na podłożu miażdżycy jest chorobą przewlekłą, która rozwija się w wyniku złożonej interakcji czynników genetycznych, środowiskowych oraz stylu życia.
Dane epidemiologiczne wskazują, że choroby układu sercowo-naczyniowego stanowią najczęstszą przyczynę zwiększonej śmiertelności. Z tego względu tak ważne są działania profilaktyczne w oparciu o aktualną wiedzę oraz dane epidemiologiczne dotyczące rozpowszechnienia się poszczególnych czynników ryzyka w różnych populacjach o odmiennym wyjściowym ryzyku sercowo-naczyniowym. Jednym z narzędzi służących do indywidulanej oceny ryzyka sercowo-naczyniowego jest skala SCORE-2 (skrót od „Systematic COronary Risk Evaluation 2”), która jest używana do przewidywania 10-letniego ryzyka zgonu z powodu chorób sercowo-naczyniowych w Europie. SCORE-2 jest zaktualizowaną wersją oryginalnego modelu SCORE i została opracowana przez Europejskie Towarzystwo Kardiologiczne (ESC) w celu dostosowania się do zmieniającej się sytuacji epidemiologicznej i nowszych danych dotyczących ryzyka sercowo-naczyniowego.
Aby oszacować 10-letnie ryzyko wystąpienia wszystkich incydentów sercowo-naczyniowych u danej osoby używając skali ryzyka SCORE-2 należy najpierw określić właściwą grupę krajów według podziału zaproponowanego przez ESC (Polska należy do krajów o wysokim populacyjnym ryzyku sercowo-naczyniowym). Następnie na podstawie indywidulanej charakterystyki klinicznej pacjenta, korzystając z odpowiedniej dla danego kraju tabeli ryzyka, należy odnaleźć odpowiednie komórki dla płci, statusu palenia tytoniu oraz (najbliższego) wieku. W tabeli znajdują się następnie komórki z najbliższą wartością odpowiadającą skurczowemu ciśnieniu tętniczemu oraz stężeniu cholesterolu nie-HDL. Szacunki ryzyka powinny być następnie korygowane w górę, gdy osoba zbliża się do następnej kategorii wiekowej.
Na przykład w przedziale wiekowym 50–69 lat 10-letni próg ryzyka zgonu z powodu chorób układu sercowo-naczyniowego wynoszący 5% oszacowany za pomocą poprzednio stosowanego algorytmu SCORE odpowiada średnio 10-letniemu progowi ryzyka zgonu oraz rozwojowi chorób układu sercowo-naczyniowego niezakończonych zgonem na poziomie 10% oszacowano za pomocą SCORE2. Wynika to z faktu, że w przybliżeniu taka sama liczba osób przekracza próg ryzyka i kwalifikowałaby się do leczenia na podstawie nowszej skali. Jednocześnie uwzględnianie wyłącznie zdarzeń śmiertelnych z przyczyn sercowo-naczyniowych może nie doszacować całkowitego obciążenia chorobami układu sercowo-naczyniowego, które w ostatnich dziesięcioleciach dotyczą przypadków niezakończonych zgonem, zwłaszcza u osób młodszych. Przykładowo, 10-letnie ryzyko chorób układu sercowo-naczyniowego u 50-letniego mężczyzny palącego papierosy i ze skurczowym ciśnieniem krwi wynoszącym 140 mmHg, stężeniem cholesterolu całkowitego 5,5 mmol/l i HDL-cholesterolu wynoszącym 1,3 mmol/l wynosi 5,9% w krajach niskiego ryzyka, a w krajach bardzo wysokiego ryzyka aż 14,0%. Podobnie 10-letnie ryzyko dla 50-letniej kobiety o tym samym profilu czynników ryzyka waha się od 4,2% w krajach niskiego ryzyka do 13,7% w krajach bardzo wysokiego ryzyka.
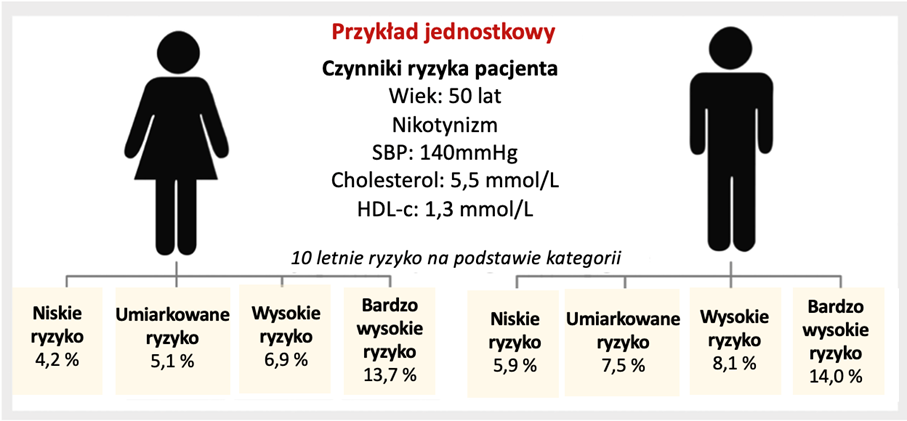
Rycina 1. Przykładowa ocena ryzyka na podstawie skali SCORE2 u zamieszkujących regiony o zróżnicowanej kategorii ryzyka sercowo-naczyniowego. Opracowano na podstawie [4].
Warto zaznaczyć, że poziomy odcięcia ryzyka dla tych kategorii są liczbowo różne dla różnych grup wiekowych w celu uniknięcia niedoszacowania konieczności leczenia osób młodych oraz nadmiernego leczenia osób starszych. Wiek jest głównym czynnikiem ryzyka chorób układu sercowo-naczyniowego, a korzyści z kontroli czynników ryzyka przez całe życie są wyższe u młodszych osób. Z tego względu progi ryzyka rozważenia rozpoczęcia interwencji farmakologicznej są niższe u młodszych osób. Jednocześnie kategorie ryzyka nie przekładają się jednoznacznie na zalecenia dotyczące natychmiastowego rozpoczęcia leczenia.
Opracowano na podstawie: SCORE2 working group and ESC Cardiovascular risk collaboration. SCORE2 risk prediction algorithms: new models to estimate 10-year risk of cardiovascular disease in Europe. Eur Heart J 2021;42:2439-2454.